مقاله زیر اطلاعات مفصلی درباره درمان آسیبدیدگیهای رباط صلیبی قدامی ارائه میدهد. مقاله عمومی “آسیبدیدگیهای رباط صلیبی قدامی (ACL)”، مقدمه خوبی در مورد موضوع مطرح میکند و مطالعه آن قبل از این مقاله توصیه میشود.
اطلاعاتی که در زیر میآید شامل جزئیات آناتومی رباط صلیبی قدامی (ACL) و پاتوفیزیولوژی پارگی ACL، گزینههای درمان برای آسیبدیدگیهای ACL همراه با تشریح تکنیکهای جراحی ACL و توانبخشی، عوارض احتمالی و نتایج آن است. هدف از ارائه این اطلاعات، کمک به بیمار در گرفتن بهترین تصمیم ممکن برای مدیریت آسیبدیدگی ACL است.

آناتومی زانوی طبیعی. زانو از چهار جزء اصلی تشکیل شده است: استخوان، غضروف، رباط و تاندون.
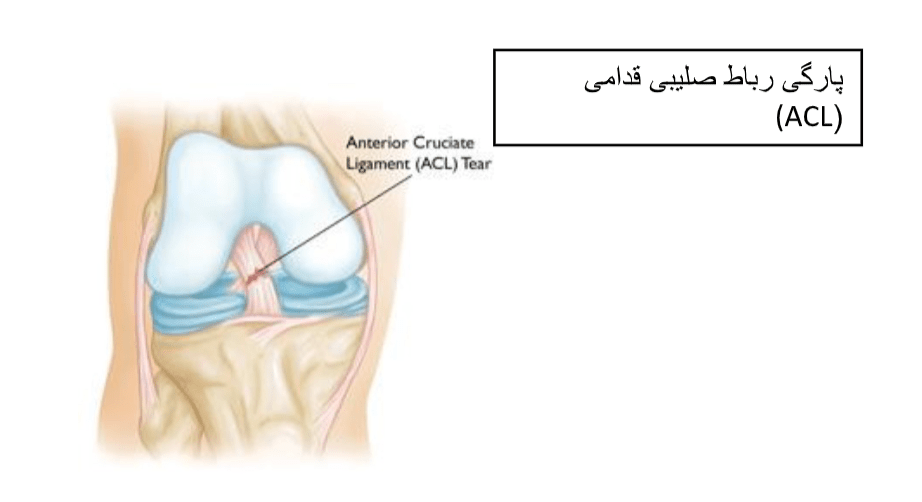
ساختار استخوانی مفصل زانو از فمور، تیبیا و کشکک تشکیل میشود. ACL یکی از چهار رباط اصلی داخل زانو است که فمور را به تیبیا متصل میکند.
زانو اساسا یک مفصل لولایی است که رباطهای طرفی داخلی (MCL)، طرفی خارجی (LCL)، صلیبی قدامی (ACL) و صلیبی خلفی (PCL) آن را نگه میدارند. ACL به صورت مورب از وسط زانو رد میشود و از سُر خوردن تیبیا بر روی فمور جلوگیری میکند و همچنین ثبات چرخشی زانو را ایجاد مینماید.
سطحی که در زانو تحمل وزن را بر عهده دارد با لایهای از غضروف مفصلی پوشانده شده است. در دو طرف مفصل، بین سطوح غضروفی فمور و تیبیا، مینیسک داخلی و مینیسک جانبی قرار دارند. مینیسکها به عنوان ضربهگیر عمل میکنند و با همکاری غضروفها فشارهای بین تیبیا و فمور را کاهش میدهند.
شرح
رباط صلیبی قدامی (ACL) یکی از رباطهای زانو است که آسیبدیدگی آن بسیار شایع است. به طور کلی، میزان آسیبدیدگی ACL در افرادی که در ورزشهای پرخطر مانند بسکتبال، فوتبال، اسکی و فوتبال آمریکایی فعالیت میکنند، بیشتر است.
تقریبا نیمی از آسیبدیدگیهای ACL به همراه آسیب به مینیسک، غضروف مفصل یا رباطهای دیگر رخ میدهد. بهعلاوه، بیماران ممکن است در زیر سطح غضروف، ضربدیدگی استخوان داشته باشند. اسکن تصویربرداری تشدید مغناطیسی (MRI) این موارد و نیز صدمه به غضروف مفصلی پوشاننده را نیز نشان میدهد.
علت
تخمین زده میشود که اکثر آسیبدیدگیهای ACL از طریق حوادث غیر تماسی رخ میدهند، در حالی که درصد کمتری در اثر تماس مستقیم با یک بازیکن یا جسم دیگر اتفاق میافتند.
ساز و کار آسیبدیدگی، اغلب با کاهش سرعت همراه با مانورهای برشی، چرخشی یا دور زدن، فرودهای ناشیانه یا بازی “خارج از کنترل” همراه است.
تحقیقات چندی نشان دادهاند که آسیبدیدگی ACL در بین ورزشکاران زن در ورزشهای خاصی بیشتر است. گفته شده این امر به دلیل تفاوت در شرایط بدنی، قدرت عضلانی و کنترل عصبی عضلانی است. فرضیات دیگر در رابطه با دلیل این تفاوت جنسیتی در میزان آسیبدیدگی ACL عبارتند از تراز شدن لگن و اندام تحتانی (پا)، شلتر بودن رباط و اثرات استروژن بر ویژگیهای رباط است.
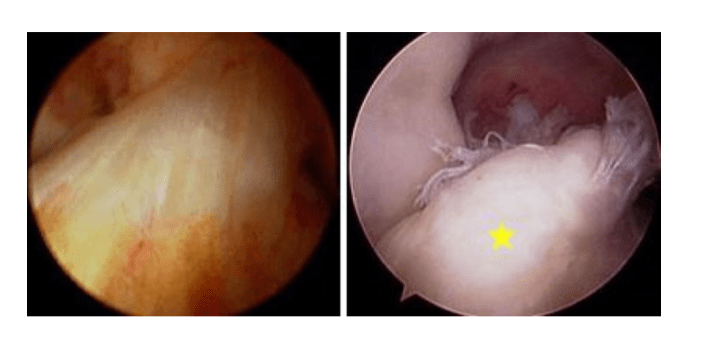
(سمت چپ) تصویر آرتروسکوپی از ACL طبیعی. (سمت راست) تصویر آرتروسکوپی از ACL پارهشده [ستاره زرد].
معاینه پزشک
بلافاصله پس از آسیبدیدگی، بیماران معمولا درد و ورم را تجربه میکنند و در زانو احساس بیثباتی دارند. چند ساعت پس از آسیبدیدگی تازه ACL، بیماران غالبا مقدار زیادی ورم زانو دارند، دامنه کامل حرکتی را از دست میدهند، در امتداد خط مفصلْ درد یا حساسیت به لمس دارند و هنگام راه رفتن احساس ناراحتی میکنند.
وقتی بیمار مبتلا به آسیب ACL در ابتدا برای معاینه به کلینیک مراجعه میکند، ممکن است پزشک برای بررسی شکستگیهای احتمالی، اشعه ایکس تجویز کند. پزشک همچنین ممکن است برای ارزیابی ACL و بررسی شواهد آسیبدیدگی سایر رباطهای زانو، غضروف مینیسک یا غضروف مفصلی، اسکن تصویربرداری تشدید مغناطیسی (MRI) را توصیه کند.
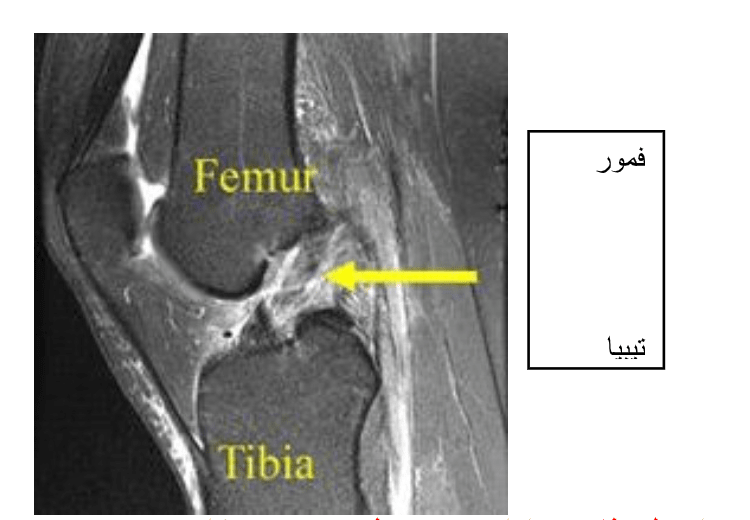
MRI از پارگی کامل ACL. الیاف ACL مختل شده و ACL از نظر ظاهری دارای موج به نظر میرسد [پیکان زرد].
علاوه بر انجام آزمایشهای ویژه برای شناسایی پارگی مینیسک و آسیبدیدگی سایر رباطهای زانو، پزشک اغلب آزمایش لاچمن را انجام میدهد تا ببیند آیا ACL سالم است یا خیر.
اگر ACL پاره شده باشد، معاینهکننده احساس خواهد کرد تیبیا به سمت فمور حرکت (رو به بالا یا قدامی) کرده (به خصوص در مقایسه با پای طبیعی) و در پایان حرکت، نقطه خمیرمانند نرمی حس میکند (چون ACL پاره شده است).
تاریخچه طبیعی
آنچه در آسیبدیدگی ACL به طور طبیعی و بدون عمل جراحی اتفاق میافتد از بیماری به بیمار دیگر متفاوت است و به سطح فعالیت، درجه آسیبدیدگی و نشانههای بیثباتی بیمار بستگی دارد.
پیشبینی دوره بهبودی و توانبخشی پارگی جرئی ACL غالبا مطلوب است و کل دوره نقاهت و توانبخشی معمولا حداقل 3 ماه است. اما، بعضی از بیمارانِ دارای پارگی جزئی ACL ممکن است باز هم نشانههای بیثباتی داشته باشند. پیگیری بالینی دقیق و دوره کامل فیزیوتراپی به شناسایی بیمارانی که به دلیل پارگی جزئی ACL زانوهای ناپایدار دارند کمک میکند.
پارگی کامل ACL بدون عمل جراحی نتیجه مطلوبی نخواهد داشت. بعضی از بیماران پس از پارگی کامل ACL، قادر به شرکت در ورزشهای نوع برشی یا چرخشی نیستند، در حالی که برخی، در حین انجام فعالیتهای عادی مانند راه رفتن نیز دارای بیثباتی هستند. به ندرت کسانی هم هستند که میتوانند بدون علائم بیثباتی ورزش کنند. این تفاوت، به شدت آسیبدیدگی اصلی زانو و همچنین وضعیت جسمی بیمار مربوط میشود.
حدود نیمی از آسیبدیدگیهای ACL با آسیب به مینیسک، غضروف مفصلی یا سایر رباطها همراهند. آسیب مجدد ممکن است در بیمارانی رخ دهد که به دلیل آسیبدیدگی ACL، دورههای مکرر بیثباتی دارند. تعداد زیادی از بیمارانی که بیثباتی مزمن دارند پس از گذشت بیش از 10 سال از آسیب اولیه، هنگام ارزیابی مجدد مشخص میشود دچار آسیب مینیسک هستند. به همین ترتیب، احتمال آسیبهای غضروف مفصلی در بیمارانی که نقص ۱۰ساله ACL دارند افزایش مییابد.
درمان غیر جراحی
در درمان غیر جراحی، فیزیوتراپی و توانبخشیِ تدریجی میتواند زانو را به وضعیتی نزدیک به حالت قبل از آسیبدیدگی برگرداند و به بیمار آموزش دهد چگونه از بیثباتی جلوگیری کند. ممکن است استفاده از زانوبند لولایی، این درمان را تکمیل کند. اما بسیاری از افرادی که ترجیح میدهند جراحی نکنند ممکن است به دلیل تکرار بیثباتی در قسمتهای مختلف زانو، دوباره آسیب ببینند.
معمولا برای درمان آسیبدیدگیهای ترکیبی (پارگی ACL همراه با آسیبدیدگیهای دیگر زانو)، جراحی توصیه میشود. با این حال، تصمیم به اجتناب از جراحی برای بعضی از بیماران منطقی است. درمان غیر جراحی صرفا برای پارگی ACL، احتمالا موفقیتآمیز است یا ممکن است برای بیمارانی در نظر گرفته شود که:
• پارگی جزئی دارند و نشانهای از بیثباتی ندارند
• پارگی کامل دارند و هیچ نشانهای از بیثباتی زانو ندارند و ورزشهای کم تحرک انجام میدهند و مایل به کنار گذاشتن ورزشهای پر برخورد هستند
• کسانی که کارهای دستی سبک انجام میدهند یا زندگی کمتحرکی دارند
• کسانی که صفحات رشدشان هنوز باز است (کودکان).. در بعضی موارد
درمان با جراحی
پارگیهای ACL معمولا با استفاده از بخیه برای دوختن دوباره آن به یکدیگر ترمیم نمیشوند، زیرا به طور کلی ثابت شده است که ACLهای ترمیمشده با گذشت زمان دوباره پاره میشوند. بنابراین ACL پارهشده معمولا با یک پیوند ساختهشده از تاندونْ جایگزین میشود.
• اتوگرافت تاندون کشکک (پیوند از بیمار گرفته میشود)
• خودپیوندینه(اتوگرافت) تاندون همسترینگ
• خودپیوندینه (اتوگرافت)تاندون چهار سر ران
• همپیوندینه (از فرد دیگری گرفته میشود)(آلوگرافت) تاندون کشکک، تاندون آشیل، تاندون تیبیالیس خلفی یا قدامی
نگرانیهای بیمار
به بیماران بالغی که فعال هستند و ورزش میکنند یا شغلشان نیاز به گردش، چرخش یا برش و همچنین کارهای سنگین دستی دارد توصیه میشود درمان جراحی را انتخاب کنند. به بیماران مسنتر که قبلا از جراحی ACL حذف شدهاند هم همین درمان پیشنهاد میشود. تصمیم به جراحی باید بر مبنای فعالیت گرفته شود نه سن.
در کودکان خردسال یا نوجوانان مبتلا به پارگی ACL، بازسازی اولیه ACL، خطر احتمالی آسیب به صفحه رشد را ایجاد میکند و منجر به مشکلات رشد استخوان میشود. جراح میتواند جراحی ACL را به تاخیر بیندازد تا زمانی که کودک به بلوغ اسکلتی نزدیک شود یا اینکه ممکن است روش جراحی ACL را برای کاهش خطر آسیب به صفحه رشد تغییر دهد. بیمار مبتلا به پارگی ACL و ناپایداری قابل توجه عملکرد، در معرض خطر آسیب مجدد زانو قرار دارد و بنابراین باید به فکر بازسازی ACL باشد.
مشاهده آسیبهای ACL به همراه آسیب به مینیسک، غضروف مفصل، رباطهای جانبی، غضروف مفصلی یا ترکیبی از همه موارد فوق، شایع است. “سهگانه بداقبالی“، که غالبا در بازیکنان فوتبال و اسکیبازان دیده میشود، شامل آسیب به ACL ، MCL و مینیسک داخلی است.
در مواردی که آسیبدیدگی ترکیبی رخ میدهد، ممکن است دستور به انجام عمل جراحی داده شده و به طور کلی نتایج بهتری ایجاد شود. اگر ترمیم در ترکیب با بازسازی ACL انجام شود، ممکن است نیمی از پارگیهای مینیسک قابل ترمیم باشند و بهتر بهبود یابند.
گزینههای جراحی
خودپیوندینه تاندون کشکک. در خودپیوندینه تاندون کشکک، از یکسوم میانی تاندون کشکک بیمار، همراه با یک پلاگی استخوان از ساق پا و از کاسه زانو استفاده میشود. از بازسازي ACL، که گاهی بعضي از جراحان به آن عنوان “استاندارد طلایی” میدهند، اغلب برای ورزشکاران فعال در ورزشهای پرطرفدار و بيماراني كه شغلشان زیاد نياز به زانو زدن ندارد توصيه ميشود.

Patellar tendon autograft prepared for ACL reconstruction
خودپیوندینه تاندون کشکک آماده برای بازسازی ACL.
مشکلات خودپیوندینه(اتوگرافت) تاندون کشکک عبارتند از:
• درد بعد از عمل پشت کاسه زانو
• درد در هنگام زانو زدن
• اندکی افزایش خطرخشکی بعد از عمل
• خطراندک شکستگی استخوان کشکک
خودپیوندینه(اتوگرافت) تاندون همسترینگ
از تاندون همسترینگ نیموتری در قسمت داخلی زانو در ایجاد خودپیوندینه(اتوگرافت) تاندون همسترینگ برای بازسازی ACL استفاده میشود. بعضی از جراحان از یک تاندون اضافی، نواری، که در زیر زانو در همان ناحیه قرار دارد استفاده میکنند. استفاده از آن باعث ایجاد پیوند تاندون دو یا چهار رشتهای میشود. طرفداران پیوند همسترینگ ادعا میکنند که در مقایسه با خودپیوندینه تاندون کشکک، استفاده از پیوند با مشکلات کمتری مواجه میشود از آن جمله:
• مشکلات کمتر در رابطه با درد قدامی زانو یا درد در ناحیه کاسه زانو بعد از جراحی
• سفتی کمتر بعد از عمل
• برش کوچکتر
• بهبود وریکاوری سریعتر
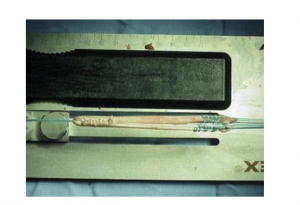
Hamstring tendon autograft prepared for ACL reconstruction
خودپیوندینه تاندون همسترینگ آماده برای بازسازی ACL.
عملکرد پیوند ممکن است توسط قدرت و نوع ثابتسازی در تونلهای استخوانی محدود شود، چون پیوندْ پلاگ استخوان ندارد. در مورد اینکه آیا پیوندهای همسترینگ کمی بیشتر مستعد کشیدگی پیوند (کشش) هستند، که ممکن است منجر به افزایش شلی در حین آزمایش عملی شود، نتایج متناقضی وجود دارد.
نشانههایی وجود دارد که بیمارانی که دارای شلی ذاتی رباط و کشش بیش از 10 درجه یا بیشتر در زانو هستند ممکن است در معاینه بالینی، خطر ابتلا به شلی بعد از عمل پیوند همسترینگ را داشته باشند. بنابراین، بعضی از پزشکان استفاده از پیوندهای تاندون کشکک را برای این بیماران که هایپرموبیلیتی دارند توصیه میکنند.
خودپیوندینه (اتوگرافت)تاندون چهار سر ران
خودپیوندینه تاندون چهار سر ران اغلب برای بیمارانی استفاده میشود که بازسازی ACL قبلا برایشان موفقیتآمیز نبوده است. برای این کار از یکسوم میانی تاندون چهار سر ران بیمار و یک پلاگین استخوان از انتهای فوقانی کاسه زانو استفاده میشود. به این ترتیب برای بیمارانِ بلندقدتر و سنگینوزنتر، پیوند بزرگتری به وجود میآید. از آنجا که فقط یک پلاگین استخوان در یک طرف وجود دارد، ثابتسازی آن به اندازه پیوند تاندون کشکک محکم نیست. ارتباط زیادی بین درد قدامی زانو بعد از عمل و خطر پایین شکستگی کشکک وجود دارد. شاید برش از نظر بیماران زیبا نباشد.
همپیوندینهها(الوگرافت)
همپیوندینه پیوندی است که از شخص دیگری گرفته میشود و روز به روز محبوبتر میشود. از این پیوند برای بیمارانی که قبلا بازسازی ACLشان موفقیتآمیز نبوده و جراحی ترمیم یا بازسازیِ بیش از یک رباطِ زانویشان شکست خورده استفاده میشود. از جمله مزایای استفاده از بافت همپیوندینه میتوان به حذف دردهای ناشی از گرفتن پیوند از بیمار، کاهش زمان جراحی و برشهای کوچکتر اشاره کرد. همپیوندینه تاندون کشکک امکان تثبیت استخوانی قوی در تونلهای تیبیا و فمور با پیچ را فراهم میکند.
برخی از مقالات منتشر شده ممکن است به نرخ بالاتر شکست استفاده از همپیوندینه برای بازسازی ACL اشاره داشته باشند. در بیماران جوان و فعالی که پس از بازسازی ACL به فعالیتهای ورزشی پرطرفدار بازگشتهاند، در مقایسه با خودپیوندینهها، نرخ شکست بالاتری برای همپیوندینهها گزارش شده است.
دلیل این نرخ شکست بالاتر مشخص نیست. شاید دلیل آن ویژگیهای مواد پیوند (فرآیندهای مورد استفاده برای ضد عفونی، سن اهداکننده پیوند، ذخیرهسازی پیوند) باشد. همچنین ممکن است به دلیل بازگشت زودهنگام ورزشکار به ورزش به علت بیاطلاعی ورزشکار و بهبود سریع فیزیولوژیکی باشد، در حالی که پیوند از نظر بیولوژیکی هنوز آماده تحمل فشار و بار در هنگام فعالیتهای ورزشی نیست. تحقیقات بیشتر در این زمینه در حال انجام است و ادامه دارد.
عمل جراحی
قبل از هرگونه درمان جراحی، بیمار معمولا به فیزیوتراپی فرستاده میشود. بیمارانی که در زمان جراحی ACL دارای زانوی سفت و متورم و فاقد دامنه حرکتی کامل هستند ممکن است پس از جراحی برای بازیابی مجدد حرکت خود دچار مشکلات قابل توجهی شوند. از زمان آسیبدیدگی معمولا سه هفته یا بیشتر طول میکشد تا دامنه حرکتی کامل حاصل شود. همچنین توصیه میشود برخی از آسیبدیدگیهای رباطی محکم بسته شوند و اجازه داده شود تا قبل از جراحی ACL بهبود یابند.
بیمار، جراح و متخصص بیهوشی، نوع بیهوشی مورد استفاده برای جراحی را انتخاب میکنند. بیماران ممکن است از قطعه بیهوشکننده اعصاب پا برای کاهش درد بعد از عمل بهره ببرند.
جراحی معمولا با معاینه زانوی بیمار آغاز میشود، در حالی که بیمار به دلیل اثرات بیهوشی بیحرکت است. این معاینه نهایی برای بررسی پارگی ACL و همچنین بررسی شلی سایر رباطهای زانو که ممکن است نیاز به ترمیم در حین جراحی داشته باشند یا بعد از عمل مورد توجه قرار گیرند خواهد بود.
اگر معاینه فیزیکی قویا نشان دهد که ACL پاره شده است، تاندون انتخابشده (برای پیوند) برداشت شده یا (برای همپیوندینه) جدا میشود و پیوند برای اندازه صحیح بیمار آماده میشود.
Passage of patellar tendon graft into tibial tunnel of knee
عبور از پیوند تاندون کشکک به داخل تونل تیبیای زانو.
بعد از آماده شدن پیوند، جراحْ آرتروسکوپ را در مفصل قرار میدهد. برشهای کوچکی (یک سانتیمتری) به نام پورتال در قسمت جلوی زانو برای قرار دادن آرتروسکوپ و ابزار ایجاد میشود و جراح وضعیت زانو را بررسی میکند. آسیبدیدگی مینیسک و غضروف، اصلاح یا ترمیم شده و سپس ریشه ACLِ پارهشده برداشته میشود.
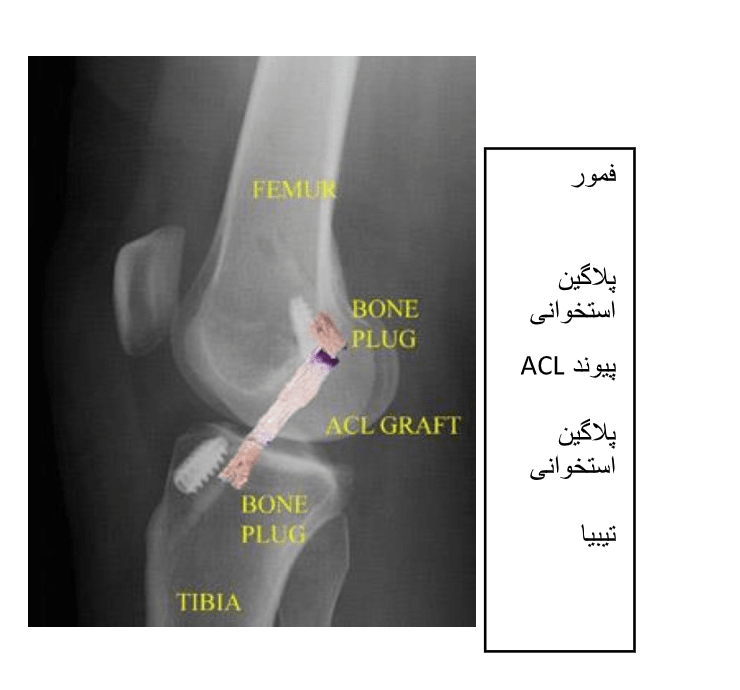
در متداولترین روش بازسازی ACL، تونلهای استخوانی در استخوان تیبیا و استخوان فمور فرو میروند تا پیوند ACL را تقریبا در همان محل ACLِ پارهشده قرار دهند. سپس یک سوزن بلند وارد تونل تیبیا شده، از تونل فمور بالا رفته و بعد از پوست ران خارج میشود. بخیههای پیوند از طریق سوراخ سوزن در محل قرار گرفته و پیوند از طریق تونل تیبیا به سمت بالا کشیده میشود و سپس به داخل تونل فمور بالا میرود. پیوند، تحت فشار قرار میگیرد تا با استفاده از پیچهای تداخلی، واشرهای خاردار، ستونها یا گیرهها ثابت شود. ابزارهای مورد استفاده برای نگه داشتن پیوند در جای خود، معمولا برداشته نمیشوند.
قبل از اتمام جراحی، جراح پیوند را بررسی میکند تا مطمئن شود که فشار خوبی دارد، دامنه حرکت زانو را بررسی میکند و آزمایشاتی مانند آزمایش لاچمن را برای ارزیابی پایداری پیوند انجام میدهد. پوستْ بسته شده و از پانسمان (و شاید بسته به ترجیح جراح از بریس بعد از عمل و دستگاه سرمادرمانی) استفاده میشود. بیمار معمولا در همان روز جراحی به خانه میرود.
مدیریت درد
پس از جراحی، کمی درد خواهید داشت. این درد، بخش طبیعیِ روند بهبودی است. پزشک و پرستاران برای کاهش دردتان تلاش خواهند کرد، و این تلاشها میتواند به شما کمک کند بعد از جراحی سریعتر بهبود یابید.
غالبا داروهایی برای تسکین درد کوتاهمدت پس از جراحی تجویز میشوند. انواع بسیاری از داروها برای کمک به تسکین درد وجود دارند، از جمله اپیوئیدها، داروهای ضد التهاب غیر استروئیدی (NSAID) و بیحسکنندههای موضعی. پزشکتان ممکن است از ترکیبی از این داروها برای بهبود تسکین درد و همچنین به حداقل رساندن نیاز به اپیوئیدها استفاده کند.
توجه داشته باشید که اگرچه اپیوئیدها به تسکین درد پس از جراحی کمک میکنند اما مخدر هستند و میتوانند اعتیادآور باشند. وابستگی به اپیوئیدها و مصرف بیش از حد آن به یک مشکل مهم بهداشت عمومی در ایالات متحده تبدیل شده است. استفاده از اپیوئیدها فقط باید با دستور پزشک باشد. به محض بهبود درد، مصرف اپیوئیدها را متوقف کنید. اگر در طی چند روز از زمان جراحی بهبود دردتان آغاز نشد، به پزشک اطلاع دهید.
توانبخشی
فیزیوتراپی بخش مهمی از جراحی موفقیتآمیز ACL است که بلافاصله بعد از جراحی شروع میشود. بیشتر موفقیتهای جراحی ترمیمی ACL بستگی به توجه بیمار در انجام فیزیوتراپی دقیق دارد. با تکنیکهای جدید جراحی و تثبیت قویتر پیوند، فیزیوتراپی فعلی از یک دوره توانبخشی سریع استفاده میکند.
دوره بعد از عمل. در 10 تا 14 روز اول پس از جراحی، زخم تمیز و خشک نگه داشته میشود و تاکید اولیه بر روی بازیابی توانایی صاف کردن کامل زانو و بازیابی کنترل عضلات چهار سر ران است.
برای کاهش ورم و درد، مرتبا بر روی زانو یخ گذاشته میشود. جراح ممکن است استفاده از بریس بعد از عمل و استفاده از دستگاه برای به حرکت درآوردن زانو در دامنه حرکت آن را توصیه کند. وضعیت تحمل وزن (استفاده از عصا برای برداشتن بخشی یا کل وزن بیمار از روی پای جراحیشده) نیز با توجه به ترجیح پزشک و همچنین سایر آسیبدیدگیهایی که در زمان جراحی مورد توجه قرار میگیرند تعیین میشود.
توانبخشی. اهداف بازسازی ACL عبارتند از کاهش ورم زانو، حفظ تحرک کاسه زانو برای جلوگیری از مشکلات درد قدامی زانو، بازیابی دامنه کامل حرکت زانو و همچنین تقویت عضلات چهار سر ران و عضله همسترینگ.
هنگامی که دیگر درد و ورم وجود نداشته، دامنه حرکتی کامل زانو حاصل شده و قدرت عضله، استقامت و عملکرد کاربردی پا کاملا بازیابی شده باشد، بیمار میتواند به ورزش برگردد.
حس تعادل و کنترل پا توسط بیمار نیز باید از طریق تمریناتی که برای بهبود کنترل عضلانی عصبی طراحی شدهاند، بازیابی شود. این کار معمولا 4 تا 6 ماه طول میکشد. استفاده از زانوبند هنگام بازگشت به ورزش در حالت ایدهآل پس از بازسازی موفقیتآمیز ACL مورد نیاز نیست، اما برخی از بیماران ممکن است با استفاده از آن احساس امنیت بیشتری داشته باشند.
عوارض احتمالی ناشی از جراحی
عفونت
بروز عفونت پس از بازسازی آرتروسکوپی ACL بسیار نادر است.
خونریزی، بی حسی
خطرات نادر عبارتند از خونریزی ناشی از آسیبدیدگی حاد سرخرگ پشت زانویی، ضعف یا فلج شدن پا. بیحس شدن بخش بیرونی قسمت فوقانی پا در کنار برش که ممکن است موقتی یا دائمی باشد، غیرمعمول نیست.
لخته خون
اگرچه نادر است، اما لخته شدن خون در رگهای ساق پا یا ران یک عارضه بالقوه با خطر مرگ است. یک لخته خون ممکن است در جریان خون وارد شده و به ریهها برود، باعث آمبولی ریوی یا مغزی و باعث سکته شود.
بیثباتی
ایجاد بیثباتی مکرر به دلیل پارگی یا کشیدگی رباط بازسازیشده یا عمل جراحی ضعیف امکانپذیر است.
خشکی
بعد از جراحی بر روی بعضی از بیماران، سفتی یا از دست دادن امکان حرکت زانو گزارش شده است.
شکست ساختار پیوند
پارگی تاندون کشکک (خودپیوندینه تاندون کشکک) یا شکستگی کشکک (خودپیوندینه تاندون کشکک یا تاندون چهار سر ران) ممکن است به دلیل ضعیف شدن در محل برداشت پیوند اتفاق بیفتد.
آسیبدیدگی صفحه رشد
در کودکان خردسال یا نوجوانان مبتلا به پارگی ACL، بازسازی اولیه ACL خطر احتمالی آسیب به صفحه رشد را ایجاد میکند و منجر به مشکلات رشد استخوان میشود. جراحی ACL میتواند تا زمانی که کودک به بلوغ اسکلتی نزدیک شود به تأخیر بیفتد. از طرف دیگر، ممکن است جراح بتواند روش بازسازی ACL را برای کاهش خطر آسیب به صفحه رشد تغییر دهد.
درد کاسه زانو
درد قدامی زانو بعد از عمل به ویژه پس از بازسازی ACL همپیوندینه تاندون کشکک شایع است. میزان درد پشت کاسه زانو در تحقیقاتْ بسیار متفاوت است، در حالی که پس از بازسازی ACL خودپیوندینه تاندون کشکک، بروز درد زانو غالبا بیشتر است.


