تاندونیت آشیل، بیماری شایعی است که در آن تاندون بزرگی که از پشت ساق پا پایین میآید تحریک و ملتهب میشود. تاندون آشیل، بزرگترین تاندون بدن است. این تاندون، عضلات ساق پا را به استخوان پاشنه متصل میکند و به هنگام راه رفتن، دویدن، بالا رفتن از پلهها، پریدن و ایستادن روی نوک انگشتان مورد استفاده قرار میگیرد. اگرچه تاندون آشیل میتواند فشارهای زیاد دویدن و پریدن را تحمل کند، اما مستعد ابتلا به تاندونیت، مشکل مرتبط با استفاده بیش از حد و تحلیل رفتن، نیز هست.
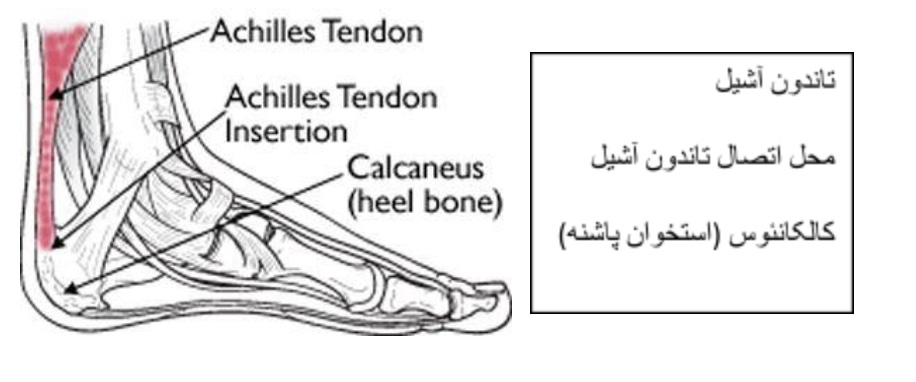
درد تاندونیت آشیل در درون خود تاندون یا در محلی احساس میشود که تاندون به استخوان پاشنه متصل میشود و این محل را محل اتصال تاندون آشیل مینامند.
شرح
به زبان ساده، تاندونیت، التهاب تاندون است. التهاب، واکنش طبیعی بدن به آسیبدیدگی یا بیماری است و غالبا باعث ورم، درد یا تحریک میشود. تاندونیت آشیل، بسته به اینکه کدام بخش تاندون ملتهب شود، دو نوع دارد: تاندونیت آشیل غیر متصل و تاندونیت آشیل متصل که در ادامه به صورت کامل هریک از این دو نوع را توضیح خواهیم داد.
تاندونیت آشیل غیر متصل
در تاندونیت آشیل غیر متصل، الیاف قسمت میانی تاندون با پارگیهای ریز (تحلیل رفتن) شروع به تجزیه کرده، متورم و ضخیم میشوند. تاندونیت قسمت میانی تاندون، بیشتر در افراد جوان و فعال مشاهده میشود.
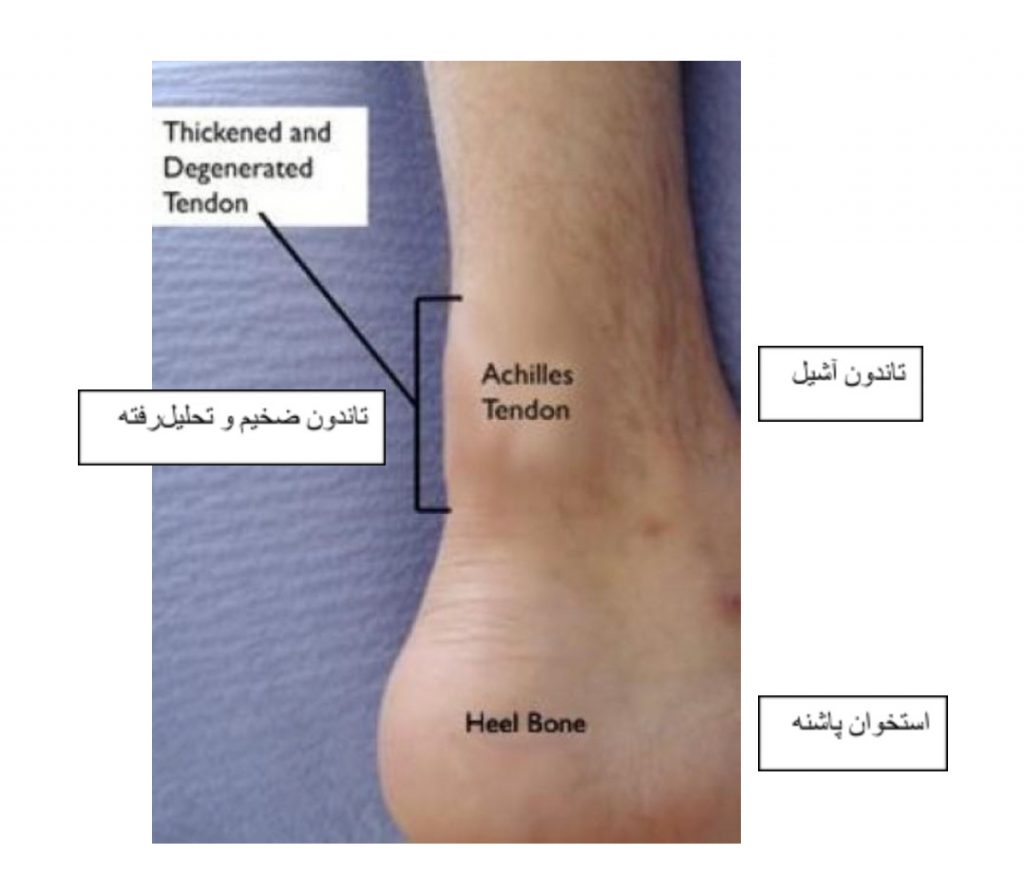
تاندونیت آشیل متصل
تاندونیت آشیل متصل، بخش پایینی پاشنه را درگیر میکند، همانجایی که تاندون به استخوان پاشنه میچسبد (متصل می شود). در هر دو نوع تاندونیت آشیل غیر متصل و متصل، الیاف تاندون آسیبدیده ممکن است کلسیفیه شوند (سفت شوند). خارهای استخوان (رشد استخوان اضافی) غالبا به همراه تاندونیت آشیل متصل ایجاد میشوند.
تاندونیتهایی که بر اتصال تاندون تاثیر میگذارند، ممکن است در هر زمانی و حتی در بیمارانی که فعال نیستند رخ دهند. با این حال، این تاندونیتها بیشتر اوقات به دلیل سالها استفاده بیش از حد (دوندههای دوی استقامت، دوندههای دوی سرعت) پدید میآیند.
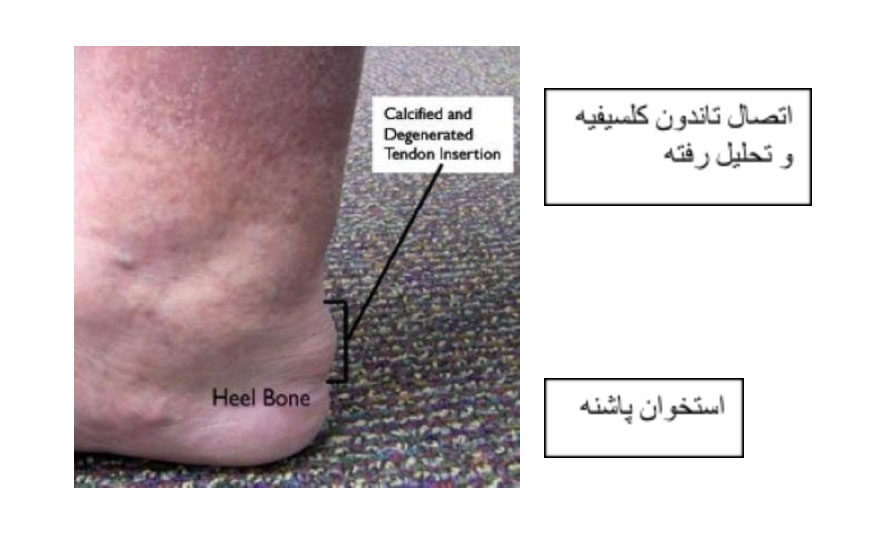
علت
تاندونیت آشیل معمولا مربوط به آسیبدیدگی خاصی نیست. این مشکل از فشار مکرر بر تاندون ناشی میشود. این فشار تکراری، معمولا وقتی اتفاق میافتد که بدن را مجبور به انجام فعالیتهای بیش از حد و بسیار سریع میکنیم، اما عوامل دیگر هم، احتمال ایجاد تاندونیت را افزایش میدهند، از آن جمله:
- افزایش ناگهانی میزان یا شدت فعالیت ورزشی- به عنوان مثال، افزایش چند کیلومتری مسافت دویدن روزانه، بدون اینکه به بدن فرصت دهید با مسافت جدید سازگار شود
- عضلات سفت ساق پا- سفتی عضلات ساق پا و شروع ناگهانی برنامه ورزشی پرفشار ممکن است فشار زیادی بر تاندون آشیل وارد کند.
- خار استخوان- رشد استخوان اضافه در محل اتصال تاندون آشیل به استخوان پاشنه میتواند به تاندون فشار وارد کرده و باعث ایجاد درد شود.
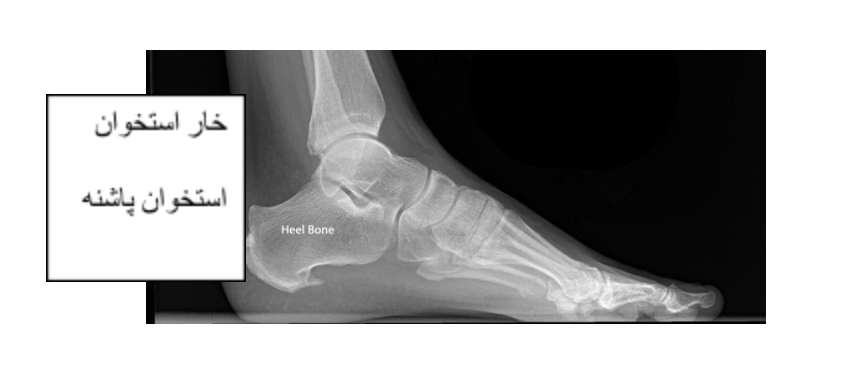
خار استخوانی که در محل اتصال تاندون به استخوان پاشنه به وجود آمده است.
علائم
علائم شایع تاندونیت آشیل عبارتند از:
- درد و سفتی در امتداد تاندون آشیل در هنگام صبح
- درد در امتداد تاندون یا پشت پاشنه که با فعالیت بدتر میشود.
- درد شدید یک روز پس از ورزش
- ضخیم شدن تاندون
- خار استخوان (تاندونیت متصل)
- ورمی كه همیشگی است و در طول روز با انجام فعاليت بدتر ميشود.
اگر یک “صدای تق” ناگهانی در پشت ساق پا یا پاشنه حس کردید، ممکن است تاندون آشیلتان پاره شده باشد (پارگی). اگر فکر میکنید تاندونتان پاره شده فورا به متخصص ارتوپدی مراجعه کنید.
معاینه پزشک
بعد از اینکه علائمتان را شرح دادید و در مورد نگرانیهایتان صحبت کردید، پزشک پا و مچ پایتان را معاینه میکند. پزشک به دنبال این علائم خواهد گشت:
- ورم در امتداد تاندون آشیل یا پشت پاشنه پا
- ضخیم یا بزرگ شدن تاندون آشیل
- خارهای استخوانی در قسمت پایینی تاندون در پشت پاشنه (تاندونیت متصل)
- نقطهای با بالاترین حساسیت
- درد در قسمت میانی تاندون، (تاندونیت غیر متصل)
- درد در پشت پاشنه در قسمت پایینی تاندون (تاندونیت متصل)
- دامنه محدود حرکتی در مچ پا – به ویژه کاهش توانایی خم کردن پا
آزمایشها
پزشک ممکن است آزمایشهای تصویربرداری را تجویز کند تا اطمینان یابد که علائم به دلیل تاندونیت آشیل ایجاد شدهاند.
اشعه ایکس
آزمایشهای اشعه ایکس، تصاویر واضحی از استخوانها ارائه میدهند. اشعه ایکس میتواند نشان دهد که آیا قسمت پایینی تاندون آشیل کلسیفیه یا سخت شده است یا خیر. این کلسیفیکاسیون نشاندهنده تاندونیت آشیل متصل است. در موارد وجود تاندونیت شدید آشیل غیر متصل نیز، کلسیفیکاسیون ممکن است در قسمت میانی تاندون وجود داشته باشد.
تصویربرداری تشدید مغناطیسی (MRI)
اگرچه تصویربرداری تشدید مغناطیسی (MRI) برای تشخیص تاندونیت آشیل ضروری نیست، اما برای برنامهریزی جراحی لازم است. اسکن ام.آر.آی میتواند شدت آسیبدیدگی تاندون را نشان دهد. در صورت نیاز به جراحی، پزشک روش آن را بر اساس میزان آسیبدیدگی تاندون انتخاب خواهد کرد.
درمان
درمان غیر جراحی
در بیشتر موارد، گزینههای درمانی غیر جراحی، درد را تسکین میدهند، اگرچه ممکن است چند ماه طول بکشد تا علائم کاملا از بین بروند. حتی با درمان زودهنگام، درد ممکن است بیش از 3 ماه طول بکشد. اگر چندین ماه قبل از اقدام به درمانْ درد داشتهاید، شاید 6 ماه طول بکشد تا روشهای درمانی اثر بگذارند.
استراحت
اولین قدم در کاهش درد، کم کردن یا حتی توقف فعالیتهایی است که درد را تشدید میکنند. اگر به طور مرتب تمرینات پرتحرکی (مانند دویدن) انجام میدهید، تغییر به سمت فعالیتهای سبک باعث میشود فشار بر تاندون آشیل کم شود. فعالیتهای متقاطع مانند دوچرخهسواری، ورزش اسکیواره و شنا، گزینههای سبکی برای کمک به حفظ تحرک هستند.
یخ
قرار دادن یخ بر روی دردناکترین قسمت تاندون آشیل مفید است و میتوان در صورت لزوم در طول روز این کار را انجام داد. یخ را تا 20 دقیقه میتوان نگه داشت و در صورت بیحس شدن پوست باید آن را برداشت. با استفاده از یک فنجان فوم پر از آب و سپس منجمد کردن آن، میتوان یک پک یخ ساده و قابل استفاده مجدد درست کرد. بعد از اینکه آب در فنجان یخ زد، لبه فنجان را جدا کنید. سپس یخ را روی تاندون آشیل بمالید. با استفاده مکرر، گودی متناسب با تاندون آشیل ایجاد میشود و یک پک یخ “متناسب با نیازتان” خواهید داشت.
داروهای ضد التهاب غیر استروئیدی
داروهایی مانند ایبوپروفن و ناپروکسن درد و ورم را کاهش میدهند. اما تاثیری بر ضخامت تاندون تحلیلرفته ندارند. استفاده بیش از یک ماه از دارو باید با پزشک مراقبتهای اولیه در میان گذاشته شود.
ورزش
تمرینات زیر میتوانند به تقویت عضلات ساق پا و کاهش فشار بر تاندون آشیل کمک کنند.
کشش ساق پا
با یک زانوی صاف و پاشنه قرارگرفته بر روی زمین، به سمت دیوار مقابل متمایل شوید. پای دیگر را در مقابلتان قرار دهید، در حالی که زانوی آن خم شده است. برای کشش عضلات ساق پا و تاندون پاشنه، رانها را به صورت کنترلشده به سمت دیوار هل دهید. به مدت 10 ثانیه در این وضعیت بمانید و سپس استراحت کنید. این تمرین را 20 بار برای هر پا تکرار کنید. در هنگام کشش، باید کشش شدیدی در ساق پا احساس شود.
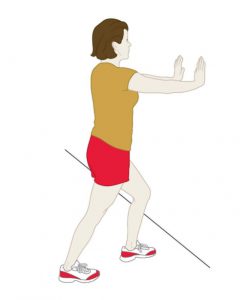
کشش ساق پا
فیزیوتراپی
فیزیوتراپی در درمان تاندونیت آشیل بسیار مفید است. ثابت شده است که این درمان برای تاندونیت غیر متصل بهتر از تاندونیت متصل جواب میدهد.
پروتکل مقاومت معکوس (منفی)
مقاومت معکوس، انقباض (سفت کردن) عضله است، وقتی طول عضله در حال افزایش است به طور مثال وارد آمدن نیرو روی عضله دوسر بازویی در وضعیتی که آرنج در حال صاف شدن است تمرینات مقاومتی معکوس ، اگر به درستی انجام نشوند میتوانند به تاندون آشیل آسیب برسانند. این تمریانات در ابتدا باید تحت نظر یک فیزیوتراپ انجام شوند. پس از تسلط بر تمرین در کنار درمانگر، میتوان این تمرینات را در خانه انجام داد. این تمرینات ممکن است باعث ایجاد ناراحتیهایی شوند، اما غیر قابل تحمل نخواهد بود.
رها کردن و پایین انداختن (drop off) هر دو پاشنه
بر روی لبه یک پله یا یک سکوی برجسته که ثابت است بایستید، فقط نیمه جلویی پایتان را روی پله قرار دهید. این وضعیت باعث میشود پاشنهتان بدون برخورد با پله، بالا و پایین شود. باید اطمینان حاصل کنید که تعادلتان به درستی حفظ شده است تا از زمین خوردن و آسیب دیدن اجتناب کنید. برای حفظ تعادل، حتما نرده را بگیرید.
پاشنههایتان را از زمین بلند کرده و سپس به آرامی آنها را تا حد ممکن پایین بیاورید. این کار را 20 بار تکرار کنید. این تمرین باید به روشی آهسته و کنترلشده انجام شود. جابجایی سریع میتواند خطر آسیب زدن به تاندون را به همراه داشته باشد. با بهبود درد، میتوانید با قرار دادن یک وزنه کوچک در هر دست، سطح دشواری تمرین را بالا ببرید.
رها کردن(drop off) یک پاشنه
این تمرین شبیه به رها کردن هر دو پاشنه انجام میشود، با این تفاوت که تمام وزنتان بر روی یک پا انداخته میشود. این تمرین حتما باید پس از تسلط بر رها کردن هر دو پاشنه انجام شود.
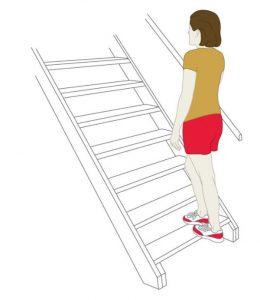
رها کردن پاشنه پا
تزریق کورتیزون
کورتیزون، نوعی استروئید، داروی ضد التهاب قدرتمندی است. تزریق کورتیزون به تاندون آشیل به ندرت تجویز میشود، زیرا ممکن است باعث پارگی تاندون شود.
کفشهای مجهز و اُرتِز
کفشهای حمایتی و نیز دستگاههای ارتز به کاهش درد ناشی از تاندونیت آشیل متصل، کمک میکنند. مثلا، کفشهایی که در قسمت پشت پاشنه نرمتر هستند میتوانند تحریک تاندون را کاهش دهند. به علاوه، بالابرهای پاشنه میتوانند بخشی از کشیدگی تاندون را از بین ببرند.
بالابر پاشنه (Heel lift) برای بیماران مبتلا به تاندونیت متصل نیز بسیار مفید است، زیرا میتواند پاشنه را از پشت کفش، جایی که مالش ایجاد میشود، دور کند. بالابر، بخشی از کشیدگی تاندون را نیز از بین میبرد. مانند بالابر پاشنه، پاشنهبند سیلیکونی نیز میتواند باعث کاهش تحریک در پشت کفش شود. اگر دردتان شدید باشد، شاید پزشک برای مدت کوتاهی استفاده از بوت طبی را توصیه کند. این بوت، به تاندون فرصت میدهد قبل از شروع درمانْ استراحت کند. استفاده طولانی از بوت توصیه نمیشود، چون ممکن است عضله ساق پا را ضعیف کند.
شوک وِیوتراپی (ESWT)
در این روش، تکانههای شوک موجی با انرژی بالا، روند بهبودی در بافت تاندون آسیبدیده را تحریک میکنند. ESWT نتایج پایداری نشان نداده و بنابراین انجام آن متداول نیست.
ESWT غیرتهاجمی است – این درمان نیازی به برش جراحی ندارد. به دلیل دارا بودن کمترین خطر، بعضی اوقات، ESWT قبل از جراحی انجام میشود.
درمان جراحی
فقط در صورتی که پس از ۶ ماه استفاده از درمان غیر جراحی درد بهبود نیابد، باید برای درمان تاندونیت آشیل، از جراحی استفاده شود. نوع عمل جراحی، به محل تاندونیت و میزان آسیبدیدگی تاندون بستگی دارد.
بلند کردن گاستروکنمیوس
این روش، افزایش طول عضلات ساق پا (گاستروکنمیوس) با جراحی است. از آنجا که عضلات سفت ساق پا فشار مضاعفی را بر روی تاندون آشیل وارد میکنند، این روش برای بیمارانی مفید است که با وجود کشش مداوم، باز هم در خم کردن پاها مشکل دارند. در بلند کردن گاستروکنمیوس، یکی از دو عضلهای که ساق پا را تشکیل میدهند، بلندتر میشود تا تحرک مچ پا افزایش یابد. این روش را میتوان با یک برش سنتی باز یا با یک برش کوچکتر و آندوسکوپ – ابزاری که شامل یک دوربین کوچک است – انجام داد.
پزشک در مورد مناسبترین روش برای شما توضیح خواهد داد. بلند کردن گاستروکنمیوس عوارض کمی دارد، اما ممکن است باعث آسیب عصبی شود. بلند کردن گاستروکنمیوس را میتوان با دبریدمان – یعنی برداشتن بافت آسیبدیده- یا بدون آن انجام داد. دبریدمان و ترمیم (آسیب تاندون کمتر از 50٪ است). هدف از این عمل، برداشتن قسمت آسیبدیده تاندون آشیل است. پس از برداشتن قسمت ناسالم تاندون، تاندون باقیمانده با بخیه ترمیم میشود تا عمل کامل گردد.
در تاندونیت متصل، خار استخوان نیز برداشته میشود. ترمیم تاندون در این موارد ممکن است نیاز به استفاده از پیوندهای فلزی یا پلاستیکی داشته باشد تا بتوان تاندون آشیل را چسبیده به استخوان پاشنه، در محل اتصال، نگه داشت. پس از دبریدمان و ترمیم، اکثر بیماران اجازه دارند در عرض 2 هفته با یک بوت متحرک یا گچ راه بروند، البته طول این دوره به میزان آسیبدیدگی تاندون بستگی دارد. دبریدمان با انتقال تاندون (زمانی که آسیب تاندون بیش از 50٪ است).
در مواردی که بیش از 50٪ تاندون آشیل سالم نیست و نیاز به برداشتن دارد، قسمت باقیمانده تاندون آنقدر قوی نیست که بتواند به تنهایی کار کند. برای جلوگیری از پارگی تاندون باقیمانده در اثر فعالیت، انتقال تاندون آشیل انجام میشود. تاندونی که به انگشت شست پا کمک میکند به سمت پایین حرکت کند، به استخوان پاشنه منتقل میشود تا تاندون آسیبدیده را تقویت کند. اگرچه این عمل به نظر دشوار میآید، اما انگشت شست پا همچنان قادر به حرکت است و بیشتر بیماران متوجه هیچگونه تغییری در راه رفتن یا دویدنشان نمیشوند. بسته به میزان آسیبدیدگی تاندون، شاید بعضی از بیماران نتوانند به ورزشهای رقابتی یا دویدن برگردند.
بهبودی
اکثر بیماران از جراحی نتایج خوبی میگیرند. عامل اصلی در بهبودی پس از جراحی، میزان آسیبدیدگی تاندون است. هرچه میزان تاندون آسیبدیده بیشتر باشد، دوره نقاهت طولانیتر و احتمال بازگشت بیمار به فعالیت ورزشی کمتر میشود.
فیزیوتراپی بخش مهمی از بهبودی است. بسیاری از بیماران تا هنگام از بین رفتن کامل درد، نیاز به 12 ماه توانبخشی دارند.
عوارض
درد متوسط تا شدید بعد از جراحی در 20 تا 30 درصد بیماران مشاهده میشود و شایعترین عارضه است. به علاوه، ممکن است زخم عفونت کند و درمان عفونت در این محل بسیار دشوار است.



1 دیدگاه